Nuestros pequeños e imprescindibles compañeros de viaje

¿Sabías que el cuerpo humano es el hábitat natural de un gran número de bacterias? Somos más microbios de lo que piensas: el número de bacterias en nuestro cuerpo puede llegar a ser 10 veces superior al número de células humanas, es decir, por cada célula humana residen 10 bacterias en nuestro organismo. ¡Se estima […]
Reseña del libro “Missing microbes”

La semana pasada -los días 5 y 6 de marzo -tuve la suerte de asistir a la 5ª edición de la Cumbre Mundial sobre Microbiota Intestinal para la Salud en Miami, Florida (Estados Unidos). Gran parte del viaje de ida y vuelta en el avión la aproveché para leer el libro Missing Microbes: How the Overuse of Antibiotics Is Fueling Our Modern Plagues del médico e investigador Dr. Martin J. Blaser. Reconozco que lo tenía pendiente desde hace tiempo y este congreso fue la ocasión perfecta para ponerme al día con su lectura.

Portada del libro y su autor Martin Blaser.
La idea central del libro es que el aumento en el uso de antibióticos, los partos por cesárea y el exceso de higiene han dado lugar a una pérdida paulatina y permanente de las comunidades microbianas que habitan en nuestro cuerpo, con el consiguiente incremento de las enfermedades modernas (el Dr. Blaser las llama plagas modernas) como la obesidad, la diabetes tipo 1, las alergias alimentarias, el asma e incluso el autismo. Hasta hace poco, los microorganismos que habitan en nuestro cuerpo (denominados en su conjunto microbiota) se han considerado como una carga indeseable de invasores potenciales que nuestro sistema inmunitario debería mantener a raya. Lo ideal era un mundo esterilizado y limpio. Actualmente sabemos que no podemos vivir sin las bacterias. Ellas estaban aquí cuando llegamos y mantenemos una relación de co-evolución, co-existencia y co-operación.
Las denominadas enfermedades crónicas no transmisibles se han disparado en los últimos 70 años, desde que terminó la Segunda Guerra Mundial. Para explicar el motivo de su aumento, el Dr. Blaser formula la hipótesis de que todas ellas tienen una causa en común que las desencadena y es la responsable de mantenerlas: un desequilibrio en los microorganismos que habitan en nuestro intestino.
En cuanto al efecto de los antibióticos sobre la microbiota intestinal, aunque en un principio nos han ayudado a combatir enfermedades infecciosas como la tuberculosis y la meningitis, su uso generalizado para tratar infecciones del tracto respiratorio superior o del oído ha dado lugar a una pérdida de las bacterias patógenas pero también ha matado a las bacterias beneficiosas autóctonas de nuestro cuerpo. Los antibióticos han pasado de ser los fármacos milagrosos que parecían no conllevar riesgos a largo plazo a ser fármacos sobreutilizados o usados incorrectamente en medicina humana y veterinaria. Este abuso terapéutico de los antibióticos es particularmente peligroso para l@s niñ@s, ya que son más vulnerables de lo que podemos anticipar. Pero menos del 20% de las infecciones del tracto respiratorio superior están causadas por bacterias. Y las bacterias que habitan en nuestra nariz y garganta son residentes permanentes o transitorios que habitualmente no conllevan ningún perjuicio para nuestra salud. En lugar de decir que estamos infectados por estas bacterias, lo más correcto es decir que estamos colonizad@s por ellas ya que son inofensivas y nos acompañan desde que apareciéramos en la Tierra. A mayor espectro de acción del antibiótico, más papeletas tenemos de desarrollar resistencias. Y cuanto más los usemos, la resistencia se desarrollará más rápido y la vida útil de cada antibiótico se reducirá. Por otro lado, desde mediados de los años 40 en muchas granjas se incorporan dosis subterapéuticas de antibióticos a la comida o al agua de los animales para promover su crecimiento. En el libro, el Dr. Blaser explica que los microorganismos resistentes a los antibióticos de los animales nos están infectando a través de consumir alimentos como la carne, la leche, el queso y los huevos.
A partir de estudios en ratones y humanos, el grupo liderado por el Dr. Blaser ha demostrado que la alteración del equilibrio del ecosistema intestinal, que se desarrolla hasta los 3 años de edad, tiene consecuencias a medio y largo plazo y una de ellas es la obesidad. La ventana de oportunidad del recién nacido empieza durante el embarazo y su contacto más significativo con las bacterias del entorno tiene lugar en el momento del parto. Todo lo que sucede durante el embarazo y en los 2-3 primeros años de vida importa porqué afectará al desarrollo metabólico, inmunológico y neurológico del bebé.
En los últimos 150 millones de años la exposición inicial a las bacterias a través del canal del parto ha sido lo natural para todos los mamíferos. Y esto no es casual, sino que evolutivamente es importante. Las primeras bacterias que debe ver y reconocer como amigas el sistema inmune no educado (naïve) de un bebé son las bacterias del canal del parto. Si este inóculo inicial de bacterias está afectado por la toma de antibióticos durante el embarazo y el parto o bien está formado por bacterias de la piel o del entorno hospitalario (en el caso de los nacimientos por cesárea), entonces estaremos cambiando el entrenamiento que el sistema inmune debe recibir al principio de la vida. Y este hecho es relevante si tenemos en cuenta las altas tasas de nacimientos por cesárea en el mundo actualmente: Brasil es el país del mundo con más cesáreas (en Río de Janeiro y Sao Paulo un 80% de los bebés nacen por cesárea), el segundo país es Irán y le sigue Estados Unidos y los países europeos. Afortunadamente, la técnica de transferencia microbiana vaginal permite restaurar parte de las bacterias que pierden los bebés nacidos por cesárea. Hay cesáreas electivas que no son necesarias y se debe promover el parto a través del canal natural de la vagina que es el que provee más salud. En el libro el Dr. Blaser argumenta que la pérdida de los microbios tradicionales en los primeros años de vida está detrás de la epidemia actual de las enfermedades relacionadas con el sistema inmune de las sociedades occidentalizadas, como la diabetes, la enfermedad celíaca, la enfermedad inflamatoria intestinal, el asma, las alergias alimentarias y algunos trastornos neurológicos como el autismo. De hecho, eliminar a la bacteria Helicobacter pylori que reside en el estómago y adquirimos tempranamente en la vida puede ser contraproducente. Eliminar a esta bacteria mediante la triple terapia, que incluye dos antibióticos y un inhibidor de la bomba de protones, se plantea como un objetivo en la medicina actual por su papel en el desarrollo de las úlceras gástricas y duodenales y el cáncer de estómago. Pero se ha visto que la presencia de H. pylori nos puede proteger de las enfermedades del esófago (enfermedad por reflujo gastroesofágico, esófago de Barrett y adenocarcinoma de esófago), del asma e incluso de la enfermedad celíaca, a través de suprimir las respuestas inmunes y alérgicas a través de reclutar a los linfocitos T reguladores antiinflamatorios.
Al final del libro, se dedica un capítulo a hacer unas recomendaciones en las que debemos tomar parte todos y cada uno de nosotros (desde los profesionales de la salud hasta la población en general y pasando por los gobiernos e instituciones de salud pública) con el objetivo de restaurar la pérdida de los microorganismos tradicionales:
- No abusar de los antibióticos y utilizarlos únicamente bajo prescripción médica y cuando sean realmente necesarios. Esta recomendación pasa por invertir en antibióticos de espectro reducido y métodos diagnósticos que nos permitan distinguir entre las infecciones virales y bacterianas.
- Limitar el uso de productos antisépticos.
- No utilizar antibióticos en el ganado de consumo humano.
- La suplementación con probióticos, prebióticos o simbióticos puede ayudar a mejorar situaciones de desequilibrio en la microbiota intestinal y se debe basar en estudios de eficacia contrastada en humanos. Un mismo probiótico no sirve para todo.
Y termino este post compartiendo una reflexión del libro que me ha impactado: “Actualmente, en la práctica médica el miedo de ser demandado es por no haber hecho algo (una radiografía, no prescribir un antibiótico, no practicar una cesárea,…), mientras que muy pronto esta situación cambiará y el miedo a ser demandado aparecerá por llevar a cabo acciones innecesarias y injustificadas”.
Imagen de la portada: Amazon.
Cuando llegamos ellas ya estaban aquí

Posiblemente la primera idea que te viene a la cabeza cuando piensas en microbios, bacterias y virus, es que son unos bichos malos que producen enfermedades e infecciones. Aunque es cierto que los microorganismos son responsables de muchas enfermedades, la inmensa mayoría de ellos son seres vivos beneficiosos y esenciales para nuestra vida.
Los microorganismos están en nuestro planeta desde hace muchos millones de años antes que nosotr@s. Se calcula que el Big-Bang sucedió hace unos 14.000 millones de años y que la Tierra se formó hace unos 4.500-4.600 millones de años. Se han encontrado microfósiles de bacterias denominados estromatolitos que los expertos datan en unos 3.500 años de antigüedad y son la evidencia de vida más antigua que se conoce (revisión). Se cree que los microbios, las primeras células con capacidad autorreplicativa, aparecieron hace unos 3.800 millones de años probablemente en fuentes hidrotermales en los fondos de los océanos primitivos.

Hace 3.800 millones de años la Tierra era un planeta con unas condiciones muy hostiles y la atmósfera no tenía oxígeno. En un primer mundo prebiótico (unos 300-500 millones de años antes de la aparición de la primera célula) aparecieron los primeros compuestos orgánicos: el RNA, las proteínas, el DNA y los lípidos. Hace unos 2.700 millones de años, poco después de que se enfriara la corteza terrestre y en zonas cubiertas por aguas poco profundas, proliferaron comunidades microbianas de cianobacterias que generaron oxígeno a partir de una fotosíntesis como la que ahora realizan las plantas verdes. Gracias a la aparición del oxígeno, la atmósfera pasó de ser anaerobia a aerobia y se fue creando la capa de ozono. De forma que el oxígeno es un “invento” microbiano. Actualmente, las cianobacterias y otras comunidades microbianas siguen siendo los habitantes más importantes del planeta Tierra por su papel importante en el equilibrio de las condiciones medioambientales: los ciclos del agua y los gases, reciclado de compuestos orgánicos, etc. Durante unos 1.800 millones de años la Tierra estaba poblada solo por microorganismos procariotas y hace unos 2.000 millones de años aparecieron los primeros eucariotas unicelulares (es decir, células con un núcleo bien diferenciado y mucho más complejas que las bacterias). Según la teoría de la endosimbiosis, hace unos 1.400 millones de años la mitocondria y el cloroplasto de los eucariotas actuales surgieron por la incorporación de una bacteria aerobia y de una cianobacteria fotosintética al interior de un eucariota primitivo, respectivamente. A partir de la aparición de estas células eucariotas “modernas” (con cloroplastos y mitocondrias) y de la colonización de la superficie terrestre continuó una explosión de la diversidad biológica y apareció la vida animal, vegetal y fúngica. Sin embargo, el origen concreto de la célula eucariota aún sigue siendo un misterio de la biología moderna (post).

En el siglo XVII, Anton van Leeuwenhoek (1632-1723) fue la primera persona que observó los microbios en el agua de lluvia de los estanques o en la propia saliva humana, usando un microscopio de lente simple que él mismo diseñó. No fue hasta mediados del siglo XIX cuando la medicina entendió que las bacterias y otros microorganismos podían ser causa de enfermedad en el hombre y los animales. Las investigaciones de Pasteur y Koch pusieron en evidencia que muchas de las enfermedades infecciosas transmisibles tenían un vector microbiano específico que explicaba su difusión. A lo largo de los siglos XIX y XX, la medicina desarrolló métodos para combatir las enfermedades infecciosas a través de las medidas de higiene, saneamiento urbano, desarrollo de vacunas y descubrimiento de los antibióticos (revisión). Durante muchos años a nivel de salud pública los microbios se han considerado una carga indeseable de invasores potenciales y han tenido una connotación negativa como causa de enfermedad. Sin embargo, el ser humano al igual que los demás mamíferos ha vivido permanentemente en íntima relación de coevolución, coexistencia y cooperación con diversas comunidades microbianas desde que se iniciara la existencia de la especie humana hace unos 200.000 años (revisión). Hoy sabemos que no podemos vivir sin las bacterias. El paradigma ha cambiado y los últimos avances científicos subrayan que la inmensa mayoría de los microorganismos que viven en asociación con nosotr@s contribuyen a su buen desarrollo fisiológico. Así, en la última década, se empieza a tener en cuenta el análisis de las heces en el estudio de prácticamente cualquier enfermedad. Aunque en el estudio de la microbiota aún estamos en la Edad de Piedra, mejorar la simbiosis entre el anfitrión humano y los invitados microbianos es un pilar fundamental tanto en la prevención como en el tratamiento de la mayor parte de las enfermedades crónicas occidentales.
En conclusión, durante más de 3.000 millones de años los microbios han sido los únicos pobladores del planeta. Las bacterias estaban aquí cuando nosotros llegamos. Tal y como dice el Dr. Ignacio López-Goñi, profesor de microbiología y virología en la Universidad de Navarra, “los microorganismos no solo nos han precedido sino que nos sobrevivirán”.
Bibliografía:
- Willey, Sherwood, Woolverton. Microbiología de Prescott, Harley y Klein. 7ª ed. Madrid: McGraw-Hill/Interamericana; 2008.
- Schopf JW. Fossil evidence of Archaean life. Philos Trans R Soc Lond B Biol Sci. 2006; 361(1470):869-85. Disponible en: http://www.ncbi.nlm.nih.gov/pubmed/16754604.
- Buckley MR. Microbial Communities: From Life Apart to Life Together. Washington, DC: American Academy of Microbiology; 2003. Disponible en: http://academy.asm.org/images/stories/documents/microbialcommunities.pdf.
- López-Goñi I. Sobre el origen de las células eucariotas [Internet]. 1 de junio de 2015 [citado 5 de octubre de 2015]. En: Naukas. Disponible en: http://naukas.com/2015/06/01/origen-las-celulas-eucariotas/.
- Burns H. Germ theory: invisible killers revealed. BMJ. 2007; 334(Suppl 1):s11. Disponible en: http://www.bmj.com/content/334/suppl_1/s11.
- Ley RE, Lozupone CA, Hamady M, Knight R, Gordon JI. Worlds within worlds: evolution of the vertebrate gut microbiota. Nat Rev Microbiol. 2008; 6(10):776-88. Disponible en: http://www.ncbi.nlm.nih.gov/pubmed/18794915.
Microbiota intestinal y obesidad: ¿en qué punto estamos?
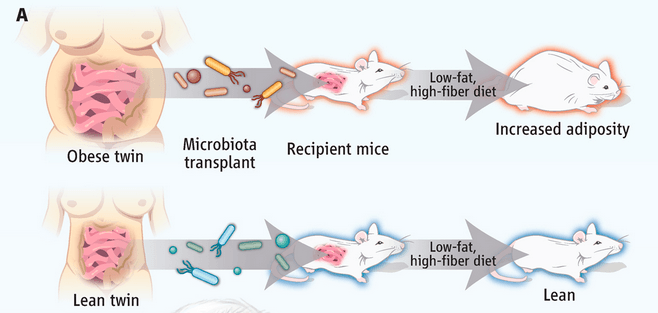
La pandemia actual de la obesidad es el resultado de la interacción entre factores genéticos y ambientales. Entre estos últimos, la microbiota intestinal parece estar implicada.
El primer estudio en 2004 que despertó el interés en la relación entre la microbiota intestinal, la dieta y la obesidad mostró que los ratones libres de gérmenes, a pesar de consumir un 30% más de alimento que los ratones convencionales (con microbiota), tenían un 42% menos de grasa total y al ser colonizados por la microbiota intestinal de ratones convencionales (convencionalización), incrementaron, en tan solo 10 días, su grasa corporal total en un 60%, y a las 2 semanas habían desarrollado resistencia a la insulina, todo ello pese a la disminución de alimentos y al aumento de actividad. Este estudio y otros que le han seguido han puesto de manifiesto que la microbiota intestinal es un factor ambiental relevante que afecta cómo el huésped almacena la energía de los alimentos.
Más adelante, otros investigadores han utilizado un modelo de ratón humanizado para demostrar que la microbiota fecal humana podría transferir la obesidad a ratones libres de gérmenes (germ-free). Los ratones germ-free inoculados con la microbiota de gemelos obesos o delgados manifiestan las características de la microbiota del donante. Aquellos que reciben la microbiota obesa (línea roja) muestran un aumento en la grasa corporal total, mientras que aquellos que reciben la microbiota delgada (línea azul) permanecen delgados.

Fuente de la imagen: Science.
Los siguientes pasos para avanzar en el empleo de la microbiota intestinal como herramienta terapéutica para tratar la obesidad han pasado por ver que la obesidad humana se asocia con cambios específicos a nivel de phylum y con una menor diversidad bacteriana. Los principales phylum que gobiernan la microbiota humana son Bacteroidetes y Firmicutes y se ha visto que la microbiota intestinal de personas con obesidad tiene un cociente Firmicutes/Bacteroidetes en heces aumentado. Además, los adultos con obesidad sometidos a una dieta hipocalórica muestran un incremento en la proporción fecal de Bacteroidetes, en paralelo a la pérdida gradual de peso. Estas alteraciones en la composición de la microbiota fecal se empiezan a manifestar a una temprana edad. Un estudio ha sugerido que la existencia de poblaciones bajas de Bifidobacterium y altas de Staphylococcus aureus en heces en la infancia pueden ser factores predictivos del desarrollo de obesidad en la edad adulta.
Pero las investigaciones más recientes que han analizado los datos de muchos estudios realizados hasta la fecha no encuentran que estas alteraciones de la microbiota a nivel de phylum sean tan claras. Un reciente meta-análisis (ese tipo de estudios que reportan una evidencia científica más sólida) ha mostrado que la obesidad solo está débilmente asociada con grupos bacterianos específicos. Otro meta-análisis más reciente publicado el pasado mes de agosto no ha encontrado ninguna asociación entre la obesidad y el ratio Firmicutes/Bacteroidetes. Este estudio llega a la conclusión que la asociación entre las comunidades microbianas en las heces y la obesidad en humanos es relativamente débil y su detección está confundida por la gran variabilidad interpersonal (entre personas) y el insuficiente tamaño muestral.
Los estudios muestran que el impacto de la obesidad sobre la microbiota intestinal es inconsistente. Mientras que la composición de la microbiota intestinal puede repercutir en alteraciones metabólicas significativas en los estudios experimentales con ratones, en humanos parece ser que no es el factor más importante en la ganancia de peso. Un estudio reciente ha encontrado que la administración de un antibiótico (vancomicina) durante 7 días no afecta a los parámetros metabólicos (sensibilidad a la insulina, hormonas y metabolitos postprandriales, inflamación sistémica, permeabilidad intestinal y tamaño de los adipocitos) en adultos con obesidad, a pesar de ocasionar una reducción significativa de la diversidad microbiana. Estos efectos se mantienen hasta los 8 días después de finalizar el tratamiento antibiótico. Por el contrario, otro estudio ha encontrado que el desequilibrio en las bacterias intestinales reduce la sensibilidad a la insulina, empeora la intolerancia a la glucosa y aumenta los niveles sanguíneos de un tipo de metabolito en personas con diabetes tipo 2. Estos dos recientes estudios muestran resultados contradictorios: en humanos un desequilibrio en la microbiota intestinal se puede asociar o no a una alteración de los parámetros metabólicos.
En definitiva, aunque la microbiota intestinal es un factor ambiental que influye en el desarrollo de la obesidad y del síndrome metabólico, se requieren más estudios que clarifiquen los procesos a través de los cuales las bacterias pueden afectar la secuencia compleja de eventos que desencadenan finalmente con la obesidad. El mecanismo más estudiado incluye la alteración de la integridad de la barrera intestinal como consecuencia de un desequilibrio de las comunidades microbianas del intestino, con la consiguiente activación de la respuesta inmunitaria (inflamación crónica de bajo grado) que caracteriza a la obesidad.
Aunque hoy aún no se ha identificado el tipo de microbiota intestinal que tienen las personas delgadas para poder transferirla a las personas con sobrepeso y/o obesidad, en un futuro los avances en este campo podrían ser de utilidad en la prevención y el tratamiento de la obesidad y los trastornos metabólicos asociados.
Imagen de la portada: Flickr.
Sueño, defensas y bacterias
Muchas veces el sueño es el gran olvidado para los profesionales de la salud. Por nuestro ritmo de vida cada vez dormimos menos y la incapacidad de conseguir un sueño tanto en calidad como en cantidad no está exenta de riesgos para nuestra salud.
En España dormimos de media 7 horas.
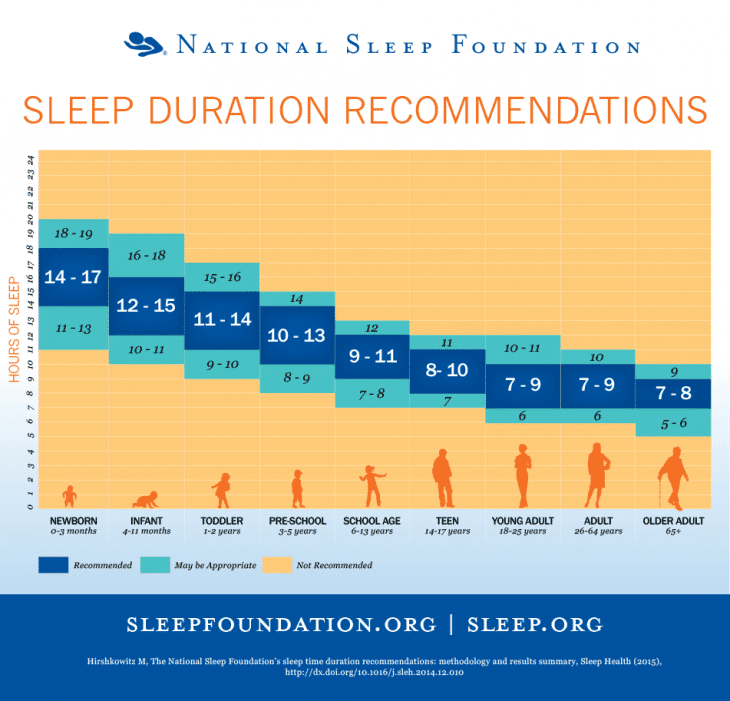
¿Cuántas horas es aconsejable dormir según nuestra edad?
La Fundación Nacional del Sueño de Estados Unidos (NSF, en sus siglas en inglés), una ONG estadounidense que cuenta con el asesoramiento de los más prestigiosos expertos en medicina del sueño, hace sus recomendaciones de duración del sueño por franjas de edad:

Recomendaciones de duración del sueño según la Fundación Nacional de Sueño (2015).
La Academia Americana de Medicina del Sueño (AASM, en sus siglas en inglés) sugiere las siguientes cantidades de horas de sueño diarias:
- Población pediátrica (documento de consenso de la AASM respaldado por la Academia Americana de Pediatría):

- Población adulta: se recomienda que duerma siete o más horas de sueño por noche.
No dormir lo suficiente cada noche se asocia con un riesgo más alto de lesiones, hipertensión, obesidad, diabetes tipo 2, hipercolesterolemia e incluso depresión. Además, los niños y adolescentes con insomnio están expuestos a un mayor riesgo de autolesión o pensamientos suicidas.
Cada vez se está poniendo más énfasis en encontrar marcadores de riesgo de enfermedades crónicas no transmisibles, relacionadas con el estilo de vida, antes de que los síntomas sean evidentes. En este contexto, los parámetros del sistema inmune y en particular la microbiota intestinal son buenos candidatos.
Aunque es un hecho conocido que una microbiota sometida a un desfase horario puede contribuir a la obesidad, un reciente estudio ha estudiado por primera vez cómo el insomnio afecta a la microbiota intestinal humana. 9 voluntarios hombres sanos y con normopeso se sometieron a dos noches consecutivas de privación parcial del sueño (durmieron poco más de 4 horas, desde las 2:35 h am hasta las 7:00 h am) y a otras dos noches de sueño normal (durmieron unas 8 horas y media, desde las 22:30 h hasta las 7:00 h). Se recogieron muestras fecales en las 24 horas previas y posteriormente a las dos noches de sueño alterado y de sueño normal. Los participantes también fueron sometidos a una prueba de tolerancia oral a la glucosa después de cada una de las dos intervenciones.
El análisis de la composición de la microbiota intestinal puso de manifiesto que después de dos días de privación parcial del sueño los participantes mostraron un incremento del ratio Firmicutes/Bacteroidetes, característica que anteriormente también se había observado en humanos con obesidad. No obstante, la privación del sueño no tuvo ningún efecto sobre la diversidad de la microbiota intestinal ni sobre las concentraciones fecales de ácidos grasos de cadena corta. Además, después de las dos noches de privación del sueño, los voluntarios fueron un 20% menos sensibles a los efectos de la insulina tanto en ayunas como en periodo postprandial.
En estudios controlados de restricción de sueño en humanos, se ha visto que la privación del sueño puede dar lugar a un aumento de la resistencia periférica a la insulina y concentraciones de cortisol, un aumento de citoquinas proinflamatorias (IL-6 y TNF-a) y de la proteína C-reactiva y una disminución de la vasodilatación dependiente del endotelio. Agradezco a mi amigo Pedro Carrera-Bastos que haya compartido conmigo estos estudios para poder referenciarlos en este post.
Un estudio que analizó el impacto del sueño sobre distintos parámetros del sistema inmune en adolescentes europeos (12,5-17,5 años; n=933) concluyó que aquellos adolescentes que reportaron de 8 a 9 horas de sueño por noche mostraron un perfil inmunológico más saludable caracterizado por un menor perfil pro-inflamatorio.

Niveles de diferentes marcadores inflamatorios en adolescentes europeos en función de sus hábitos de sueño. Fuente.
¿Qué puedo hacer para combatir el insomnio?
Aunque a nivel de alimentación tengo previsto dedicar un post extenso más adelante, toma nota de las siguientes recomendaciones prácticas para combatir el insomnio avaladas por la Sociedad Española de Sueño:
- Mantén una hora fija para ir a dormir y para despertarte.
- Limita las siestas diurnas a 30-45 minutos de duración.
- Evita el consumo de alcohol excesivo 4 horas antes de ir a dormir y no fumes.
- Evita la cafeína 6 horas antes de acostarte. Esto incluye el café, el té, las bebidas azucaradas a base de cola y el chocolate.
- Evita los alimentos pesados, picantes o azucarados 4 horas antes de ir a dormir. Un ligero aperitivo antes de ir a la cama es aceptable.
- Haz ejercicio de forma regular, pero no justo antes de ir a dormir.
- Tener una buena zona de descanso.
- Encuentra una temperatura confortable para dormir y tener la habitación bien ventilada.
- Bloquea todo ruido que te distraiga y elimina la luz tanto como sea posible. Apaga todas las pantallas electrónicas 30 minutos antes de acostarte y no tengas aparatos de televisión, ordenadores ni otras pantallas en tu habitación.
- Reserva la cama para el sueño y el sexo. No utilices la cama como oficina, lugar de trabajo o recreacional.
En definitiva, cuidar la calidad y cantidad de tu sueño es importante. Más allá de sus efectos visibles como puede ser el cansancio y la fatiga, el insomnio afecta también a tus defensas mucho antes de que tu lo llegues a percibir.
Imagen de la portada: Wikimedia Commons.